Hornhaut | Service & Beratung
Grundlagen
Anatomie/Physiologie
Anatomie/Physiologie
Das Auge hat die Form einer Hohlkugel, die nach vorn ein uhrglasähnliches klares Fenster, die Hornhaut, aufweist. Durch Hornhaut und Linse wird das einfallende Licht so gebrochen, dass im Normalfall ein scharfes Bild auf der Netzhaut entsteht. Da sich die Pupille (zentrales Loch in der Iris) den Helligkeitsverhältnissen für ein scharfes Netzhautbild anpasst, liegt der Vergleich mit einem klassischen Fotoapparat nahe.
Der Hornhaut kommt dabei eine zentrale Bedeutung zu. Für eine glatte Oberfläche, klares Gewebe und regelmäßige Brechkraft sorgt vor allem ein gesunder Tränenfilm, realisiert durch eine Vielzahl von Regelmechanismen in Lid, Bindehaut und Hornhaut.
Astigmatismus
Astigmatismus
Auch als Hornhautverkrümmung oder Stabsichtigkeit bezeichnet, wird beim Astigmatismus kein "Brennpunkt" auf der Netzhaut erzeugt, sondern eher eine "Brennlinie". Ursache ist die nicht immer rotationssymmetrisch gleiche Brechkraft der Hornhaut. Dabei gibt der Hornhautastigmatismus keine Auskunft über die tatsächliche Brechkraft oder Krümmung der Hornhaut, sondern nur den Differenzwert zwischen der Achse mit der stärksten Krümmung.
Ein Astigmatismus bis 0,5 Zylinder-Dioptrien (also Brechkraft-Differenz) gilt als normal. Bei höheren Zylinderwerten ist eine Diagnostik angebracht, vor allem bei einer Zunahme ist ein Keratokonus auszuschließen.
Keratokonus
Keratokonus
Der Begriff Keratokonus setzt sich zusammen aus keratos für "Horn" und konus für "kegelförmig" (griechisch). Unter Keratokonus versteht man die Vorwölbung der Hornhaut und die daraus resultierende Ausdünnung der Hornhaut.
Erste Symptome stellen sich vorwiegend mit der Pubertät oder im jungen Erwachsenenalter ein. Die Patienten bemerken zumeist eine zunehmende Sehverschlechterung und Sehschwankungen (verschwommenes oder verzerrtes Sehen) bzw. erhöhte Lichtempfindlichkeit, Blendung und das Wahrnehmen von Lichtringen um eine Lichtquelle. Es fällt eine fortschreitende Kurzsichtigkeit mit deutlicher Zunahme der Hornhautverkrümmung (Astigmatismus) auf.
Die Prognose ist sehr variabel. Eine Heilung ist nach heutigem Stand der Wissenschaft nicht möglich. Während das Fortschreiten der Erkrankung in seltenen Fällen spontan zum Stillstand kommt (stabile Form), verschlechtern sich bei manchen Betroffenen das Sehvermögen und der klinische Befund rapide (progressive Form). Der Keratokonus tritt in der Normalbevölkerung mit einer Häufigkeit von 1:10.000 auf, das heißt Einer von 10.000 Personen ist betroffen. Die Ursachen des Keratokonus sind heutzutage nicht bekannt. Es wird eine genetische, d. h. erbliche Ursache vermutet, da die Erkrankung in den meisten Fällen familiär gehäuft vorkommt.
Der stabile Keratokonus kann bis zu einem gewissen Grad auch mit einer Brille ausgeglichen werden. Die Sehleistung kann aber durch die Anpassung formstabiler Kontaktlinsen angehoben werden. Die progressive Form kann bis zu einer bestimmen Phase ebenfalls mit einer formstabilen Kontaktlinse korrigiert werden. Nimmt die Vorwölbung der Hornhaut (Konus) immer weiter zu, können auch Kontaktlinsen nicht mehr getragen werden, da sie durch den starken Konus immer wieder herausfallen oder nicht vertragen werden. Einzige Therapieoption in diesem Falle war früher die Transplantation einer Spenderhornhaut. Dieser Eingriff ist jedoch eine Organverpflanzung, die neben den Risiken und Komplikationen auch einen langen Heilungsprozess nach sich zieht und eine zufrieden stellende Sehleistung häufig erst nach 2 Jahren erreicht werden kann.
Die Diagnose wird bei der Untersuchung der Augen unter mikroskopischer Vergrößerung gestellt. Der Spezialist kann hier die typischen Anzeichen (kegelförmige Vorwölbung der Hornhaut, Verdünnung der Hornhaut, Fältchen in der Hornhaut, Trübung) sehen. Zur Erkennung im frühen Stadium, sowie zur Sicherung der Diagnose und der Verlaufskontrolle werden zahlreiche Untersuchungen/ Messungen vorgenommen. (siehe Diagnostik)
Hornhauttrübungen
Oberflächliche Hornhautnarben und Hornhautdegenerationen
Zentrale oder parazentrale Narben oder Trübungen können zu Sehminderung und verstärkter Blendung führen. Werden mit dem Laser flächig obere Schichten des Hornhautgewebes abgetragen und dabei die Trübungen mit entfernt, kann eine deutliche Verbesserung der Beschwerden oder des Visus erzielt werden. Der Abtrag darf max. 100 µm betragen und hat bei der PTK keine refraktive Zielstellung. Bei den Voruntersuchungen wird u. a. die Hornhautdicke gemessen, da auch hier Grenzwerte gelten.
Rezidivierende Erosio
Rezidivierende Hornhaut-Erosionen
Meist durch ein Bagatelltrauma (mit Fingernagel, Tannenzweig, o.ä.) mit einem kleinen Epitheldefekt der Hornhaut verursacht, reisst das Epithel in unregelmäßigen Abständen immer wieder auf. Diese Epitheldefekte bzw. Lockerungen verursachen oft über Tage oder Wochen unerträgliche Schmerzen. Wenn Salbenbehandlung oder das Tragen einer Verbandslinse nur vorübergehend hilft, ist eine PTK indiziert.
Die großflächige Entfernung des (lockeren) Epithels mit anschließendem "Anrauhen" der Bowmanschen Membran mittels Excimerlaser führt zum festen Nachwachsen des Epithels. Die PTK gilt heute als die einzige stabile Behandlungsmethode bei rezidivierender Hornhauterosion.
Diagnostik
Spaltlampe
Spaltlampe
Die Spaltlampe (Spaltlampenmikroskop) ist eines der wichtigsten Untersuchungsgeräte des Augenarztes. Über ein Mikroskop kann der Untersucher mit wechselnder Vergrößerung das Auge betrachten und zwar
- durch verschiedene Belichtungsarten (diffus, direkt, indirekt, fokal, regredient, usw.)
- mit verschiedenen Lichtspaltbreiten
- vom vorderen bis zum hinteren Augenabschnitt, ggf. mit Zusatzoptiken.
Hornhauttopographie
Hornhauttopographie
Bei diesem Verfahren wurde ursprünglich nur die Oberfläche der Hornhaut vermessen und zwar durch die Projektion von konzentrischen Lichtringen, später auch Leuchtpunkten oder Spaltbildern. Moderne Geräte erlauben aber auch die Vermessung der Hornhautrückfläche, die punktuelle Hornhautdicke, die Form, die Brechkraft und Radien, den Astigmatismus. Darüber hinaus gibt es Angaben über die Vorderkammertiefe und -form und vieles mehr.
Hornhaut-OCT
Hornhaut-OCT
Die Optische-Kohärenz-Tomographie (OCT) ermöglicht (neben der bekannten Diagnostik der Netzhaut) auch die Untersuchung von Hornhaut, Vorderkammer und teilweise der Lederhaut. Insbesondere können bei der berührungsfreien Untersuchung die Schichten der Hornhaut im Schnittbild präzise dargestellt werden.
Behandlung
PTK
PTK - Phototherapeutische Keratektomie
Hauptindikationen:
- Rezidivierende Hornhauterosien
- Oberflächliche Hornhautnarben
Mit Laserstrahlen werden nach Entfernen des Epithels oberflächliche Gewebeschichten abgetragen.
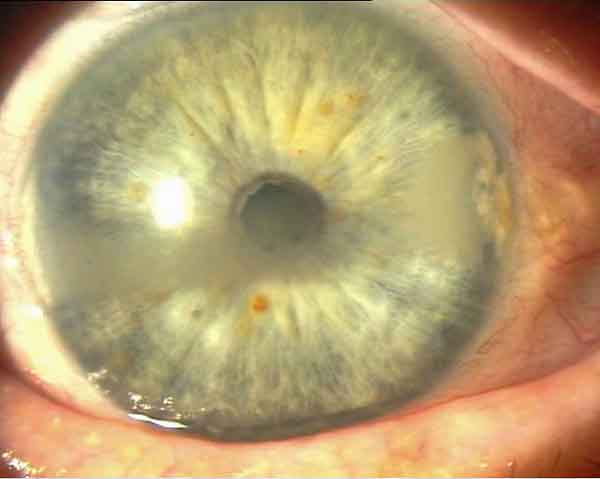 bandförmige Hornhautdystrophie (vor PTK)
bandförmige Hornhautdystrophie (vor PTK)
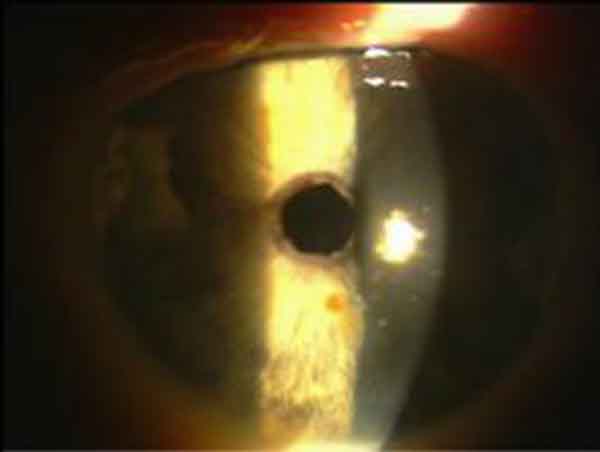 Hornhauterosio (nach PTK)
Hornhauterosio (nach PTK)
Wie erfolgt die Behandlung?
Die PTK wird in örtlicher Betäubung durch Augentropfen durchgeführt. Spritzen sind nicht erforderlich. Zudem erhält der Patient ein leichtes Beruhigungsmittel. Zunächst wird das Hornhautepithel großflächig mechanisch entfernt. Mit dem Laser wird nun unter dem Operationsmikroskop die Hornhautveränderung innerhalb weniger Sekunden berührungsfrei "abgeschliffen" (vgl. Abb. 1). Nach der Laserbehandlung wird eine therapeutische Kontaktlinse als "durchsichtiger" Verband für ca. eine Woche auf das Auge aufgelegt. Der Patient erhält zusätzlich Augentropfen.
Heilungsverlauf
Die Operationswunde heilt unter der Kontaktlinse innerhalb weniger Tage zu. Während dieser Zeit können manchmal z. T. stärkere Schmerzen trotz Verbandslinse auftreten. Das Sehen ist verschwommen. Diese Beschwerden klingen nach einigen Tagen ab.
Danach setzt eine zweite, langsame Heilungsphase ein, die bis zu sechs Monate und länger dauern kann. In den ersten Monaten können leichte Hornhauttrübungen auftreten; das Auge ist dann besonders licht- und blendungsempfindlich. Das Führen eines Kraftfahrzeuges (vor allem im Dunkeln) und/oder die Berufsausübung können dadurch erschwert bzw. unmöglich werden. Eine Behandlung mit kortisonhaltigen Augentropfen kann erforderlich sein.
Diese Operation ist seit dem 1. Oktober 2007 eine Leistung der gesetzlichen Krankenversicherung. Bis dahin mussten betroffene Patienten die Operationskosten selbst tragen. Nunmehr entstehen dem Patienten keine Kosten, lediglich für eine notwendige Zusatzdiagnostik. Es muss auch kein Antrag an die Krankenkasse mehr gestellt werden.
Wir führen in unserem Haus die PTK seit 2001 mit großem Erfolg durch. Patienten mit rezidivierender Erosio sind danach meist beschwerdefrei. Dadurch bleibt ihnen eine weitere Leidensgeschichte mit Schmerzen, Krankschreibungen, Medikamenten usw. erspart. Bei Augen mit zentralen oberflächigen Hornhauttrübungen ist nach Gewebeabtrag meist ein Anstieg der Sehschärfe zu verzeichnen.
Patienten aus unserer Praxis werden bei auftretenden Beschwerden für eine in Frage kommende Laserbehandlung untersucht und es erfolgt eine Terminvergabe für die Operation. Patienten aus anderen Augenarztpraxen benötigen von ihrem Augenarzt eine Überweisung mit entsprechender Fragestellung. Eine Terminvereinbarung kann zeitnah erfolgen.
Bitte wenden Sie sich bei weiteren Fragen an unser Praxisteam oder die Klinik.
CXL-Crosslinking
CXL = UV-Riboflavin-Crosslinking (=Corneal Cross Linking)
Das Wort "Crosslinking" bedeutet Quervernetzung. (Dies ist vergleichbar mit einem Netz, das zusätzlich Verstrebungen erhält und dadurch stabiler wird.) Die Kombination von Riboflavin Augentropfen (Vitamin B2) und UV-Strahlen sorgt am Auge für eine Quervernetzung der Hornhautfasern, wodurch die Hornhautform stabiler wird und somit, nach heutigem Kenntnisstand, keine weitere Vorwölbung eintritt.
Das Crosslinking von Geweben ist in der Medizin keine neue Technologie, sondern wird in der Zahnmedizin, Orthopädie, HNO-Bereich und in der Herzchirurgie seit vielen Jahren angewandt. Im Rahmen von Studien wird es auch am Auge bereits seit mehr als 7 Jahren erfolgreich durchgeführt. Das Verfahren findet jetzt im klinischen Alltag Anwendung, ist jedoch kein speziell zugelassenes Verfahren.
Die Behandlung
Die Behandlung wird unter sterilen Bedingungen mit lokaler Betäubung durchgeführt und dauert insgesamt circa 60 Minuten. Zunächst wird ein Lidhalter eingesetzt, um Ihr Auge während der Behandlung offen zu halten. Damit die Riboflavin Augentropfen in die Hornhaut gelangen können, wird im ersten Schritt die oberste Schicht der Hornhaut (Epithel) entfernt. Anschließend wird die Hornhaut 30 Minuten lang mit den Augentropfen durchtränkt, dann 30 Minuten lang mit UV-Licht bestrahlt und dabei weiter getropft. Damit das Epithel wieder verheilen kann, erhält der Patient am Ende der Behandlung eine Verbandskontaktlinse, die für circa 4 bis 5 Tage auf der Hornhaut verbleibt.
Ziel der Behandlung
Ziel der Crosslinking-Behandlung ist es, die Hornhaut zu stabilisieren und die fortschreitende Vorwölbung zu stoppen. Die Erkrankung kann also nicht geheilt werden, sonder der vorhandene Zustand wird "eingefroren". Sollte später eine andere Operation durchgeführt werden müssen, ist dies jederzeit möglich.
Wir führen die Behandlung an der Potsdamer Augenklinik seit 2008 durch.
Varia
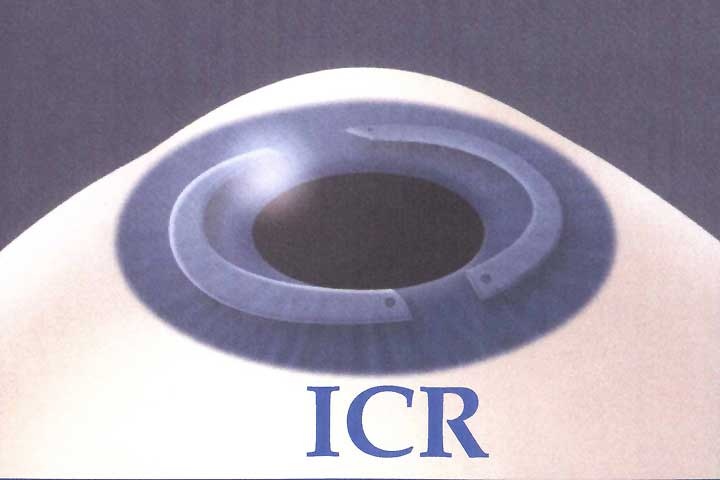
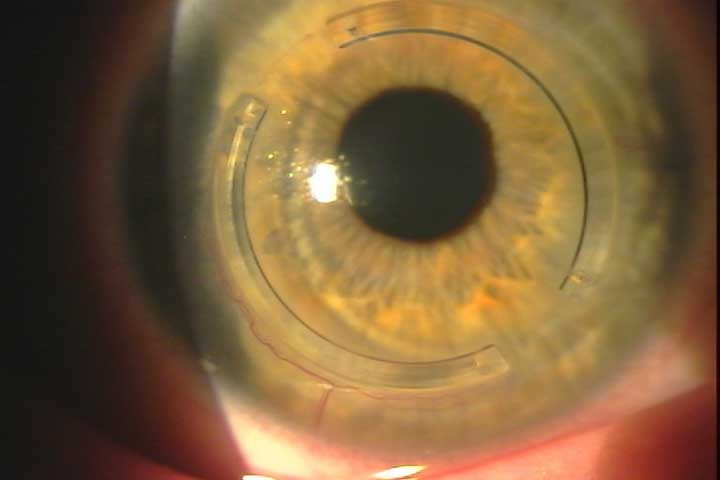
Intacs - intracorneale Ringsegmente
Die Intacs wurden ursprünglich für die refraktive Korrkektur von Myopien von ca. -1 bis -4 Dioptrien verwendet. Aufgrund der dadurch entstandenen Veränderung der Form der Hornhaut kam es zur Vermehrung von Abbildungsfehlern und zur Entstehung von nicht gewollten Hornhautverkrümmungen u. a. Komplikationen.
Heute werden die Segmente vorwiegend zur Stabilisierung der Hornhaut bei Keratokonus implantiert. Wir bevorzugen die operative Präparation des Ring-Tunnels mit dem Intralase-Femtosekundenlaser.
Preis/Leistung
Diagnostik
Diagnostik
Für die meisten Krankheitsbilder gibt es eine notwendige Standarddiagnostik. Abhängig vom jeweiligen Befund kommen unter Umständen weitere Untersuchungen hinzu.


